
Введение
Вакцина против ВПЧ, которая была одобрена Управлением по контролю качества пищевых продуктов и лекарственных средств США (US Food and Drug Administration, FDA) в 2006 году, продемонстрировала способность предотвращать предраковые изменения и развитие злокачественных новообразований, ассоциированных с ВПЧ [1, 2, 3]. Вакцина рекомендована для плановой вакцинации детей в возрасте 11–12 лет и даже 9 лет [4, 5]. В США каждый год регистрируются 34 800 новых случаев рака, ассоциированных с ВПЧ, большинство из которых – опухоли шейки матки и ротоглотки, однако в это число входят также опухоли анального канала, влагалища, вульвы и полового члена [6]. ВПЧ-ассоциированные опухоли ротоглотки, не выявляемые с помощью обычного скрининга, сейчас превосходят по распространенности рак шейки матки, и их число в США постоянно растет [7]. Исследования свидетельствуют о полной эрадикации 2 онкогенных типов вируса, которые являются мишенями для ранних ВПЧ-вакцин (ВПЧ16 и ВПЧ18) в тех странах, где существует высокий охват населения вакцинацией [8]. Тем не менее текущие оценки показывают, что только 54% американских подростков прошли полную вакцинацию (вакцина против ВПЧ назначается в 2 дозах для большинства из тех, кто получает 1-ю дозу в возрасте 9–14 лет, или в 3 дозах для тех, кого начинают вакцинировать в возрасте 15–45 лет, или для пациентов с иммунодефицитом) [9]. Хотя за последние десятилетия был достигнут определенный прогресс, охват вакцинацией все еще отстает от реальных потребностей общества, а также от рекомендаций Консультативного комитета по иммунизационным практикам (Advisory Committee on Immunization Practices) [10].
Результатом этого недоверия является недостаточно активная поддержка вакцинации со стороны некоторых врачей, которые могут опасаться негативной реакции родителей [14]. Это тревожный факт, поскольку именно врачи первичного звена являются для пациентов наиболее надежным источником информации, касающейся вакцинации против ВПЧ [15]. Кроме того, исследования показали, что врачи оказывают непосредственное влияние на решение родителей относительно вакцинации [16, 17]. Количество публикаций, посвященных влиянию коммуникативных стратегий клиницистов на принятие решения о вакцинации против ВПЧ, постоянно растет. Исследователи изучали различные аспекты общения врачей с пациентами на тему вакцинации против ВПЧ, включая убедительность рекомендаций, глубину дискуссий, методы мотивационных опросов и др. Цель этого обзора заключается в том, чтобы установить, какие стратегии являются оптимальными для повышения охвата населения вакцинацией, какие из них должны использоваться клиницистами и какие заслуживают дальнейшего исследования. Идея, лежащая в основе этого обзора, состоит в том, что внедрение доказательных методов в клиническую практику должно способствовать расширению успешной коммуникации врачей с пациентами и их представителями.
Методы
Системный поиск разработан совместно ведущим автором и его коллегами, имеющими опыт составления систематических обзоров. Поиск проведен по 6 базам данных PubMed/MEDLINE, EMBASE через платформу Ovid (Wolters Kluwer), Cochrane Central через Ovid, PsychINFO через Ovid, Cumulative Index to Nursing and Allied Health Literature через EBSCO Information Services и Web of Science Complete Collection. Методы поиска включали просмотр всех заголовков и списков ключевых слов, имеющих отношение к таким понятиям, как коммуникативные стратегии клиницистов/работников здравоохранения и вакцинация против ВПЧ. Все поисковые стратегии по всем базам данных доступны онлайн в разделе Supporting Information. Поиск не имел ограничений по дате или языку публикаций и был проведен по каждой базе данных с момента ее создания до 12 декабря 2018 года, после чего он был обновлен по состоянию на 7 февраля 2022 года.
Отбор исследований
Мы использовали двухступенчатый метод, описанный в Кокрановском руководстве (Cochrane handbook), и программное обеспечение Covidence для отбора интересующих нас исследований. На первом этапе 2 независимых эксперта просматривали заголовки и аннотации публикаций, имеющих отношение к нашей теме. Релевантными считались исследования, описывающие коммуникативные стратегии, применяемые клиницистами (лицензированными, самостоятельно практикующими врачами и медсестрами). Хотя в практику вакцинации могут быть вовлечены и другие медицинские и административные работники, наша цель состояла в оценке стратегий, которые могли бы быть рекомендованы для использования клиницистами при непосредственном контакте с пациентами на приеме. Все разногласия в отборе публикаций устранялись путем обсуждения.
На уровне просмотра полных текстов статей мы использовали тот же метод участия 2 экспертов, которые оценивали публикации на предмет соответствия критериям включения в анализ. Мы исключили исследования, в которых не рассматривались особые стратегии коммуникации, которые описывали или оценивали влияние клиницистов, но не уточняли содержание или стиль коммуникации и которые не включали использование вакцин как отдельный результат, оцениваемый по любым источникам (данные клиник или биллинга, самоотчеты пациентов или их родителей, отражающие намерение вакцинироваться, мнение врача). Мы ограничили наш обзор Соединенными Штатами, поскольку проблемы, связанные с вакцинацией против ВПЧ, существенно различаются в разных странах. Все разногласия в отборе после прочтения полного текста публикаций устранялись путем обсуждения. Третий эксперт оценивал окончательно отобранные исследования на предмет соответствия критериям включения или исключения (табл. 1).
Извлечение данных
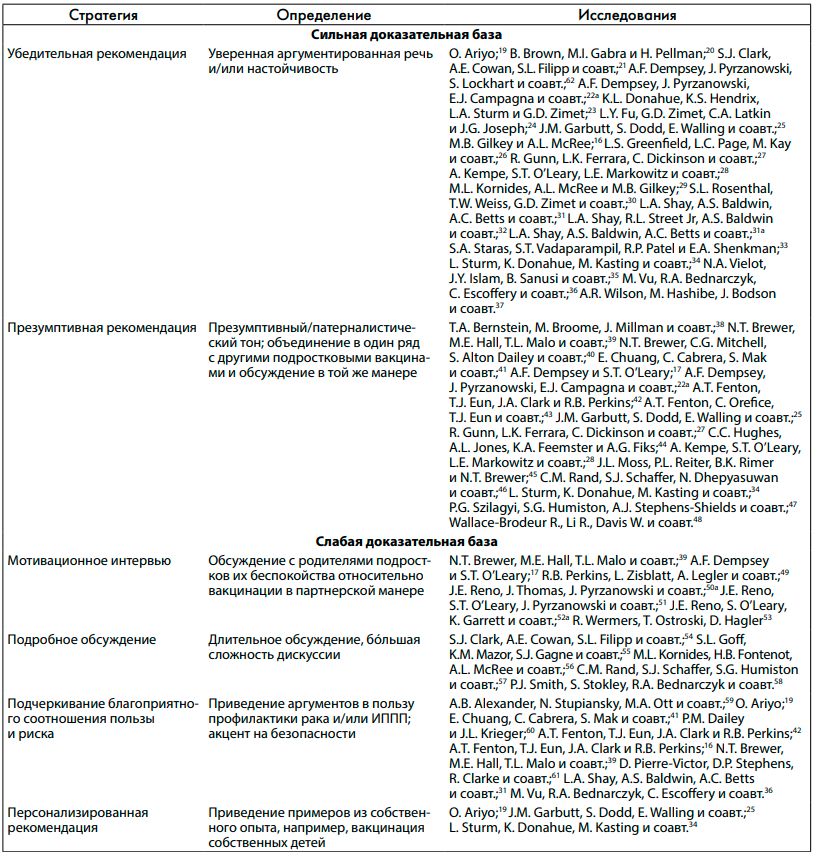
Данные отбирались 2 экспертами, которые для точности перепроверяли друг друга. Были извлечены и обобщены сведения по коммуникативным стратегиям, использованию вакцины, дизайну исследования, месту проведения, выборке населения, количеству участников исследования, основным результатам и выводам. Мы разработали определенную систему обозначений, чтобы подчеркнуть темы, возникшие в результате анализа коммуникативных стратегий. Выделены следующие категории рекомендаций: убедительные, презумптивные, персонализированные, подробное обсуждение, подчеркивание благоприятного соотношения «польза/риск», мотивационное интервью.
Оценка качества
Качество оценивалось с использованием Инструмента оценки смешанных методов (Mixed Methods Appraisal Tool, MMAT) [18]. Все включенные исследования соответствовали критериям отбора, обобщенным в 2 вопросах: «Четко ли сформулированы вопросы исследования?» и «Позволяют ли собранные данные ответить на эти вопросы?». Исследования ранжировали на основе ответов на 5 вопросов для каждого типа исследования в соответствии с критериями MMAT. Результаты были проиндексированы звездочками (*): например, 5 звездочек – исследование соответствует критериям качества на 100% (высокое качество данных); 3 – соответствие критериям качества не превышает 60% (среднее качество данных); 1 – выполнены 20% критериев качества (низкое качество данных) (см. табл. S1).
Результаты и их значение
Поиск по базам данных первоначально позволил получить 5294 ссылки. После автоматизированного удаления дубликатов исследований (1985) оставшиеся 3309 публикаций были просмотрены на предмет релевантности заголовков/аннотаций. После исключения 3203 публикаций, которые не относились к делу, 106 исследований были отобраны для анализа полного текста на соответствие критериям обзора. Детали процесса в соответствии с Предпочтительными пунктами для составления систематических обзоров и мета-анализов (Preferred Reporting Items for Systematic Review and Meta-Analysis, PRISMA) представлены на диаграмме (рис. 1).
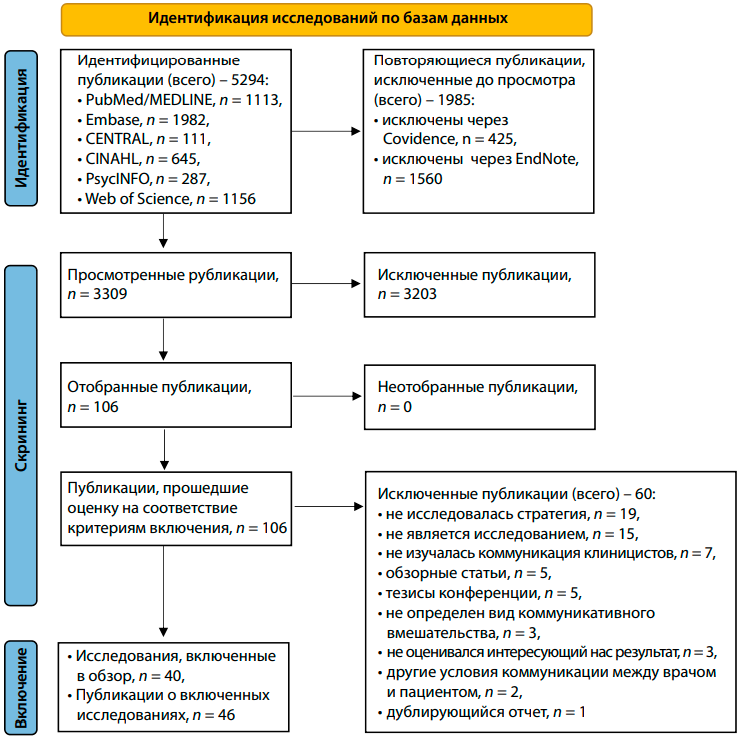
Рис. 1. Диаграмма, представляющая этапы отбора статей для включения в анализ (источник: Page MJ, McKenzie JE, Bossuyt PM, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ, 2021; 372:n71. Doi:10.1136/bmj.n71 (открытый доступ). Copyright © 2021, BMJ Publishing Group Ltd.)
В обзор были включены 40 исследований и 46 отчетов об исследованиях, описывающих отношения между коммуникативными стратегиями клиницистов и использованием вакцины против ВПЧ. Выявлено несколько отчетов об одном и том же исследовании. За исключением 1 исследования, которое было разделено на 2 отчета о пациентах мужского и женского пола, оба включены в основную таблицу – 1 первичный отчет по каждому исследованию включен в основную часть таблицы S2, а дополнительные отчеты того же исследования были сопоставлены ниже (табл. S3). Мы представили все исследования, которые соответствовали нашим критериям включения в табл. 2; отчеты об этих исследованиях указаны в той же таблице [16, 17, 19–62].
В большинстве исследований (24 из 40) изучались выборки родителей пациентов-подростков, сформированные на основе баз данных клиник. Возраст пациентов варьировался от 9 до 26 лет, но большинство были несовершеннолетними, и родители дали согласие на вакцинацию. Одиннадцать исследований включали группы населения, традиционно не получающие достаточного медицинского обслуживания, 3 из них проводились среди иммигрантов. В 12 исследованиях провели опросы, в которых использовали национально репрезентативные выборки. В большинстве исследований участвовали родители подростков обоего пола. Следует отметить, что самые ранние исследования, соответствующие критериям включения, датировались 2011 годом, т. е. годом, когда Консультативный комитет по иммунизационным практикам обновил свои рекомендации, включив в них мужчин. Небольшое число исследований включало только женщин (9 исследований), и только 2 исследования были посвящены исключительно лицам мужского пола. Большинство (32 из 40) исследований имело количественный или смешанный дизайн. Коммуникативные стратегии, идентифицированные в этом обзоре, представлены в табл. 1.
Доказательства эффективности убедительных рекомендаций клиницистов
Стратегию с наилучшей доказательной базой для повышения охвата населения вакцинацией авторы обзора назвали «убедительными рекомендациями» (N = 20 исследований; 22 отчета об исследованиях, включенных в обзор). Все исследования за исключением 1 были высокого качества (80–100% соответствия критериям качества). Единственное исследование в этой категории с отрицательным результатом было ограничено малым числом клиницистов, которые давали «убедительные рекомендации» (5 из 75), однако даже это исследование показало статистически незначимую тенденцию к повышению охвата вакцинацией при использовании убедительных рекомендаций (26, 31 и 40% для слабых, умеренных и убедительных рекомендаций соответственно) [34]. Примечательно, что большинство исследований в этой категории оценивало силу рекомендаций клиницистов в опросах либо как дихотомическую переменную, либо по шкале Ликерта, с ограниченной интерпретацией понятия «убедительность» и пониманием того, относилось ли это к стилю или содержанию рекомендаций.
Например, в одном из исследований были приведены следующие аргументы врача: «Один из факторов, который заставляет людей согласиться на вакцинацию – это убедительная рекомендация врача. Поэтому, если вместо того, чтобы сказать «может быть, вы хотите сделать сегодня прививку», врач скажет: «Я вижу, у вас сегодня прививка по графику, и мы рекомендуем всем нашим пациентам делать прививки своевременно потому-то и потому-то», пациент согласится на прививку с большей вероятностью, поскольку его врач уверен в ее пользе» [19].
В другом исследовании, проведенном с использованием смешанных методов, сообщалось, что практикующая медсестра описала стратегию, в которой «уверенные профессиональные рассуждения врача являются наиболее важным аспектом, который может повлиять на результат», особенно, если акцент делается на профилактике рака [27]. Приведенные в исследованиях транскрипты бесед врача и пациента также подчеркивают, что высказывания от 1-го лица являются важным аргументом в пользу убедительности рекомендаций («я настоятельно рекомендую сделать прививку до 18 лет»), в то время как безличная форма рекомендаций («обычно такие прививки рекомендуются мальчикам») малоубедительна [34]. Авторы исследования не сообщают, использовались ли при безличных рекомендациях ссылки на какие-либо клинические руководства. L.A. Shay и соавт. также считают убедительными рекомендации от 1-го лица (я или мы), а также с использованием наречий и глаголов, выражающих личное отношении врача к тому, что он говорит (например, я настоятельно рекомендую) [32].
Презумптивный стиль
Исследования также подтвердили увеличение охвата вакцинацией при использовании презумптивной коммуникационной стратегии (N = 16 исследований, 17 публикаций). Из 16 исследований 13 были высокого качества. Два из этих исследований представляли собой РКИ, описывающие эффект коммуникативной подготовки врачей [39, 63]. В 1 исследовании клиники были случайным образом распределены на 3 группы: в которых коммуникативная подготовка не проводилась, в которых проводилась подготовка врачей с установкой (презумпцией) на то, что пациенты готовы вакцинироваться, и в которых врачей готовили к открытой дискуссии. Только во 2-й группе подготовка помогла увеличить число пациентов, готовых начать (но не завершить!) вакцинацию [39]. В другом РКИ оценивалось вмешательство, состоящее из 5 этапов, которое включало подготовку в области презумптивной коммуникации и мотивационного интервью в дополнение к другим инструментам, влияющим на принятие решения; исследование показало, что в группе, где врачи прошли такую подготовку, число пациентов, завершивших вакцинационную серию, возросло. Авторы исследования утверждают, что включение мотивационного интервью в коммуникативную подготовку врачей помогло объяснить более стабильное увеличение числа вакцинированных по сравнению с подготовкой, предоставленной N.T. Brewer и соавт. [39]. В одном качественном исследовании описано использование таких слов, как «обязательный» и «необходимый», в определении презумптивной стратегии. В том же исследовании установлено, что ценностные утверждения, например, дискуссия о профилактике рака, не привели к увеличению охвата вакцинацией [42]. Презумптивные стратегии, чаще всего используемые клиницистами в исследованиях, включенных в обзор, привели не только к представлению рекомендаций в виде утверждений, не требующих ответа, но также к рассмотрению вакцины против ВПЧ в одном ряду с другими подростковыми вакцинами, что помогало устранить сомнения в использовании этой конкретной вакцины [25, 27, 34, 41, 44, 50, 57]. Например, в одном исследовании врач ввел пациенту вакцину против ВПЧ, сказав: «Сегодня получили тройку уколов. Вакцины, которые вы получаете, – это адасил, менактра и вакцина против ВПЧ» [34].
Мотивационное интервью
В 4 исследованиях изучался эффект обучения клиницистов проведению мотивационного интервью и принятию совместного с пациентом решения, однако результаты были неоднозначными [39, 49, 50, 63]. Три их четырех исследований имели низкое качество доказательств (соответствие критериям качества 40–60%). В исследовании высокого качества (РКИ, проведенном A.F. Dempsey и соавт.) изучали мотивационное интервьюирование как один из элементов 5-этапного вмешательства, связанного с увеличением числа инициаций и завершений серий вакцинации [63]. Мотивационные интервью воспринимались клиницистами, участвовавшими в исследовании, как успешная стратегия. R.B. Perkins и соавт. также отметили положительный эффект мотивационного интервью в плане согласия на вакцинацию, однако вмешательство включало и другие компоненты, в том числе образовательные мероприятия, индивидуальную обратную связь и повышенные стимулы для увеличения показателей вакцинации [49]. Еще в 1 РКИ, в котором клиницисты были рандомизированы в 2 группы – использование презумптивной стратегии и обучение ведению дискуссий с использованием принципов совместного принятия решения, не было отмечено никакого эффекта во 2-й группе, в то же время в 1-й группе был достигнут положительный эффект в плане повышения охвата подростков вакцинацией [23].
Подробное обсуждение
В 5 исследованиях анализировали эффект более длительного и подробного обсуждения вопроса вакцинации с пациентами. В 2 исследованиях отмечена связь большей продолжительности дискуссии или возможности задавать вопросы с увеличением числа пациентов, согласившихся на вакцинацию [54, 58]. Еще в 1 исследовании не обнаружена связь между качеством коммуникации по отзывам пациентов (заинтересованное выслушивание, подробное объяснение, оценка рисков, достаточное время) и ростом числа вакцинаций [57]. В одном из исследований использование специальных терминов и большего количества слов не привело к увеличению вакцинаций [55].
Подчеркивание благоприятного соотношения пользы и риска
Данные об упоминании в беседе с пациентом профилактического эффекта вакцинации в отношении рака и инфекций, передаваемых половым путем (ИППП), были противоречивыми. Два исследования, оценивавшие методом опроса эффект коммуникативной стратегии, одобренной Центрами по контролю и профилактике заболеваний (Centers for Disease Control and Prevention), включали профилактическую роль вакцины в качестве 1 из 3 компонентов, но дизайн исследований не позволял отнести увеличение вакцинации к конкретным компонентам высококачественной рекомендации, которая также включала использование во время беседы убедительного и настойчивого тона [56, 64]. В одном исследовании молодые девушки вспоминали, что их родители позитивно реагировали на слова о профилактике рака, однако их смущало упоминание о ИППП [61]. И наоборот, родители мальчиков выразили положительное отношение к вакцинации как к профилактике появления генитальных бородавок [59]. Одно исследование отмечало, что убедительные и личностно-ориентированные рекомендации воспринимались лучше, если сопровождались упоминанием профилактики рака [19]. Исследование A.T. Fenton и соавт., продемонстрировавшее положительный результат презумптивной стратегии, не обнаружило какого-либо дополнительного эффекта от обсуждения профилактики рака [42].
Персонализированные рекомендации
Данные об использовании персонализированных рекомендаций (на примере собственных детей врача) также были ограниченными; они содержались только в 3 исследованиях. В 1 из этих исследований клиницисты отметили улучшение восприятия пациентами их рекомендаций – слабый показатель увеличения охвата вакцинацией – при использовании персонализированных стратегий [19]. Еще 1 исследование обнаружило связь между увеличением числа вакцинаций в клиниках и убедительными, презумптивными и персонализированными рекомендациями, однако эффект каждого подхода в отдельности не изучался [25]. Третье исследование не установило связи между персонализированными рекомендациями и увеличением числа вакцинаций против ВПЧ [34].
Обсуждение
Рекомендации врачей оказывают значимый эффект как на начало, так и на завершение процесса вакцинации против ВПЧ [65]. Данные этого систематического обзора свидетельствуют о том, что этот эффект определяется двумя основными стратегиями: убедительностью и презумптивным стилем рекомендаций. Следует отметить, что эти 2 стратегии, вероятно, более эффективны для клиницистов, чем некоторые из стратегий с меньшей доказательной базой (например, мотивационное интервью, подробное обсуждение). Недавнее исследование влияния стиля рекомендаций врача на продолжительность обсуждения установило, что использование констатирующего стиля (утверждение, что вакцинация плановая, что аналогично презумптивному стилю) сократило время обсуждения на 41 с, одновременно повышая охват вакцинацией по сравнению с использованием элективного стиля, оставляющего окончательное решение за пациентом. Важно отметить, что авторы обнаружили в отношении этого коммуникативного стиля: он реже использовался для вакцинации против ВПЧ, чем для других подростковых прививок [43].
Интересно отметить, что, хотя S.A. Staras и соавт. установили, что родители, получившие убедительные рекомендации, были всего лишь более склонны верить в безопасность вакцины, их вера также являлась фактором, коррелировавшим с охватом вакцинацией [33]. Вероятно, клиницисты, дающие убедительные рекомендации, внушают родителям веру в безопасность настолько, как если бы они непосредственно представляли доказательства безопасности вакцины. С трудностями преодоления сомнений относительно вакцинации просто путем заверений в ее безопасности нам уже приходилось сталкиваться в контексте вакцины MMR (вакцины против кори, эпидемического паротита и краснухи).
Некоторые работники здравоохранения могут возражать против презумптивного стиля из-за его патерналистского характера. В свете этого мы можем дать две практические рекомендации. Во-первых, клиницистам следует пройти соответствующее обучение и практическую подготовку для использования этого коммуникативного стиля. Во-вторых, им следует подумать над тем, что они уже используют патерналистскую манеру общения со своими пациентами, например, когда они переспрашивают пациента, чтобы убедиться, что он все правильно понял; просят пациента подтвердить запись на прием или подталкивают его к определенным шагам. Эти размышления должны включать пересмотр критериев способности пациента / его представителя принимать решения: эта способность не может считаться адекватной, если риск развития рака недопонимается или недооценивается, если беспокойство по поводу безопасности вакцины преувеличено или основано на неверной информации или если отказ воспринимать своего ребенка как возможного партнера в сексуальных отношениях не позволяет родителю принять решение в интересах ребенка. Эти размышления должны подтолкнуть к пересмотру своего отношения к элементам патернализма в тех случаях, когда: есть веские причины считать его оправданным; публичные дискуссии показывают приемлемость и законность медицинского вмешательства; тот, кто может получить пользу от этого вмешательства, не способен осознанно принимать решения; интенсивность, тяжесть и длительность вмешательства несопоставимы с потенциальным вредом, который может быть предотвращен с помощью этого вмешательства [68]. Не следует также забывать, что, поскольку ВПЧ передается от человека к человеку, вакцинация принесет пользу не только вакцинируемому, но и его окружению. Следовательно, это вопрос не только медицины, но и общественного здоровья. Все это не только оправдывает патернализм в современной американской медицине, но также свидетельствует о том, что использование презумптивного стиля этически оправдано, несмотря на его патерналистский характер.
Несмотря на достаточное количество данных о преимуществах убедительных и презумптивных рекомендаций перед другими тактиками, можно возразить, что существуют этические аспекты информирования пациентов обо всех известных рисках и пользе рекомендованных медицинских вмешательств и устранения ложных сведений о них. Мы не советуем отказываться от месседжей, подчеркивающих благоприятное соотношение пользы и риска вакцинации, учитывая достаточное количество данных в поддержку данной тактики, особенно если сочетать ее с настоятельным и презумптивным стилем коммуникации.
Все врачи, которые проводят вакцинацию подростков, должны получить хорошую подготовку в области коммуникационных стратегий, и эта подготовка должна начинаться еще на этапе получения медицинского образования. К ограничениям этого обзора можно отнести методы проведения многих включенных в него исследований, большинство из которых были обсервационными. Применялись различные методы оценки охвата вакцинацией, которые могли иметь разную степень достоверности, например, многие исследования, основанные на анкетировании, использовали мнение врачей об эффективности коммуникационных стратегий в плане увеличения числа вакцинаций. Некоторые исследования сообщали о тактиках клиник с высокими показателями вакцинации, что косвенно свидетельствовало об их эффективности, но не давало представления об эффективности отдельных стратегий. Исследования, проведенные вне Соединенных Штатов, не включались в данный обзор, что привело к исключению большого массива данных. Это ограничивает возможность глобальных выводов, однако может рассматриваться и как преимущество с учетом проблем и особенностей политики здравоохранения в отношении вакцинации против ВПЧ в разных странах.
Выводы
Недостаток уверенности и сомнения в безопасности вакцины против ВПЧ со стороны родителей остается нерешенной проблемой, несмотря на благоприятное соотношение пользы и риска вакцинации и ее доказанный профилактический потенциал. Эффективная просветительская деятельность на этот счет чрезвычайно важна для повышения показателей вакцинации. Есть достаточно данных о том, что убедительные рекомендации и презумптивный стиль положительно влияют на рост числа вакцинированных. Таким образом, эти коммуникативные стратегии могут считаться доказательными практиками и должны использоваться клиницистами при рекомендации пройти вакцинацию против ВПЧ. Распространение информации о преимуществах этих коммуникативных стратегий является приоритетом, если учесть тот факт, что врачи обычно используют менее убедительные рекомендации, когда речь идет о вакцине против ВПЧ по сравнению с другими вакцинами для подростков. Кроме того, что эти стратегии эффективны, они еще позволяют сэкономить время, не требуют затрат, легко доступны и поэтому должны применяться в первую очередь. Необходимы дальнейшие исследования для непосредственного сравнения комбинированных стратегий (например, сообщений о профилактическом эффекте против рака и презумптивного стиля) с их отдельными компонентами, чтобы определить, усиливается ли положительный эффект этих стратегий при их сочетании. Широкое применение стратегий с доказанной эффективностью позволит снизить частоту ВПЧ-ассоциированных предраковых изменений и онкологических заболеваний в США.

Таблица 1. Критерии включения и исключения

Таблица 2. Категории коммуникативных стратегий с сильной и слабой доказательной базой
Выходные данные исследований представлены в первоисточнике.
19. Ariyo O. Correlates of Human Papillomavirus (HPV) Vaccine Acceptance in Appalachian Tennessee. Electronic Theses and Dissertations, Paper 3238. Digital Commons @East Tennessee State University; 2017. Accessed February 1, 2022. dc.etsu.edu/etd/3238
20. Brown B., Gabra M.I., Pellman H. Reasons for acceptance or refusal of human papillomavirus vaccine in a California pediatric practice. Papillomavirus Res. 2017; 3: 42–45.
21. Clark S.J., Cowan A.E., Filipp S.L., et al. Parent perception of provider interactions influences HPV vaccination status of adolescent females. Clin Pediatr (Phila). 2016; 55 (8): 701–706.
22. Dempsey A.F., Pyrzanowski J., Campagna E.J., et al. Parent report of provider HPV vaccine communication strategies used during a randomized, controlled trial of a provider communication intervention. Vaccine. 2019;37(10):1307–1312.
23. Donahue K.L., Hendrix K.S., Sturm L.A., Zimet G.D. Human papillomavirus vaccine initiation among 9–13-year-olds in the United States. Prev Med Rep. 2015; 2: 892–898.
24. Fu L.Y., Zimet G.D., Latkin C.A., Joseph J.G. Associations of trust and healthcare provider advice with HPV vaccine acceptance among African American parents. Vaccine. 2017; 35 (5): 802–807.
25. Garbutt J.M., Dodd S., Walling E., et al. Barriers and facilitators to HPV vaccination in primary care practices: a mixed methods study using the Consolidated Framework for Implementation Research. BMC Fam Pract. 2018; 19 (1): 53.
26. Greenfield L.S,. Page L.C., Kay M., et al. Strategies for increasing adolescent immunizations in diverse ethnic communities. J Adolesc Health. 2015; 56(5 suppl): S47–S53.
27. Gunn R., Ferrara L.K., Dickinson C., et al. Human papillomavirus immunization in rural primary care. Am J Prev Med. 2020; 59 (3): 377–385.
28. Kempe A., O’Leary S.T., Markowitz L.E., et al. HPV vaccine delivery practices by primary care physicians. Pediatrics. 2019; 144 (4): e20191475.
29. Kornides M.L., McRee A.L., Gilkey M.B. Parents who decline HPV vaccination: who later accepts and why? Acad Pediatr. 2018; 18 (2S): S37–43.
30. Rosenthal S.L., Weiss T.W., Zimet G.D., et al. Predictors of HPV vaccine uptake among women aged 19–26: importance of a physician’s recommendation. Vaccine. 2011; 29 (5): 890–895.
31. Shay L.A., Baldwin A.S., Betts A.C., et al. Parent-provider communication of HPV vaccine hesitancy. Pediatrics. 2018; 141 (6): e20172312.
32. Shay L.A., Street R.L. Jr., Baldwin A.S., et al. Characterizing safety-net providers’ HPV vaccine recommendations to undecided parents: a pilot study. Patient Educ Couns. 2016; 99(9): 1452–1460.
33. Staras S.A., Vadaparampil S.T., Patel R.P., Shenkman E.A. Parent perceptions important for HPV vaccine initiation among low income adolescent girls. Vaccine. 2014; 32 (46): 6163–6169.
34. Sturm L., Donahue K., Kasting M., et al. Pediatrician-parent conversations about human papillomavirus vaccination: an analysis of audio recordings. J Adolesc Health. 2017; 61 (2): 246–251.
35. Vielot N.A., Islam J.Y., Sanusi B., et al. Overcoming barriers to adolescent vaccination: perspectives from vaccine providers in North Carolina. Women Health. 2020; 60 (10): 1129–1140.
36. Vu M., Bednarczyk R.A., Escoffery C., et al. U.S. Vietnamese parents’ HPV vaccine decision-making for their adolescents: an exploration of practice-, provider-, and patient-level influences. J. Behav Med. 2022: 45 (2): 197–210.
37. Wilson A.R., Hashibe M., Bodson J., et al. Factors related to HPV vaccine uptake and 3-dose completion among women in a low vaccination region of the USA: an observational study. BMC Womens Health. 2016;16:41.
38. Bernstein T.A., Broome M., Millman J., et al. Promoting strategies to increase HPV vaccination in the pediatric primary care setting. J Pediatr Health Care. 2022; 36 (2): e36–e41.
39. Brewer N.T., Hall M.E., Malo T.L., et al. Announcements versus conversations to improve HPV vaccination coverage: a randomized trial. Pediatrics. 2017; 139 (1): e20161764.
40. Brewer N.T., Mitchell C.G., Alton Dailey S., et al. HPV vaccine communication training in healthcare systems: evaluating a train-the-trainer model. Vaccine. 2021; 39 (28): 3731–3736.
41. Chuang E., Cabrera C., Mak S., et al. Primary care team-and clinic level factors affecting HPV vaccine uptake. Vaccine. 2017; 35 (35 pt B): 4540–4547.
42. Fenton A.T., Eun T.J., Clark J.A., Perkins R.B. Indicated or elective? The association of providers’ words with HPV vaccine receipt. Hum Vaccin Immunother. 2018; 14 (10): 2503–2509.
43. Fenton AT, Orefice C, Eun TJ, et al. Effect of provider recommendation style on the length of adolescent vaccine discussions. Vaccine. 2021; 39 (6): 1018–1023.
44. Hughes CC, Jones AL, Feemster KA, Fiks AG. HPV vaccine decision making in pediatric primary care: a semistructured interview study. BMC Pediatr. 2011; 11: 74.
45. Moss J.L., Reiter P.L., Rimer B.K., Brewer N.T. Collaborative patient-provider communication and uptake of adolescent vaccines. Soc Sci Med. 2016; 159: 100–107.
46. Rand C.M., Schaffer S.J., Dhepyasuwan N., et al. Provider communication, prompts, and feedback to improve HPV vaccination rates in resident clinics. Pediatrics. 2018; 141 (4): e20170498.
47. Szilagyi P.G., Humiston S.G., Stephens-Shields A.J., et al. Effect of training pediatric clinicians in human papillomavirus communication strategies on human papillomavirus vaccination rates: a cluster randomized clinical trial. JAMA Pediatr. 2021; 175(9): 901–910.
48. Wallace-Brodeur R., Li R., Davis W., et al. A quality improvement collaborative to increase human papillomavirus vaccination rates in local health department clinics. Prev Med. 2020; 139: 106235.
49. Perkins R.B., Zisblatt L., Legler A., et al. Effectiveness of a provider-focused intervention to improve HPV vaccination rates in boys and girls. Vaccine. 2015; 33 (9): 1223–1229.
50. Reno J.E., Thomas J., Pyrzanowski J., et al. Examining strategies for improving healthcare providers’ communication about adolescent HPV vaccination: evaluation of secondary outcomes in a randomized controlled trial. Hum Vaccin Immunother. 2019; 15 (7–8): 1592–1598.
51. Reno J.E., O’Leary S.T., Pyrzanowski J., et al. Evaluation of the implementation of a multicomponent intervention to improve health care provider communication about human papillomavirus vaccination. Acad Pediatr. 2018; 18 (8): 882–888.
52. Reno J.E., O’Leary S., Garrett K., et al. Improving provider communication about HPV vaccines for vaccine-hesitant parents through the use of motivational
interviewing. J. Health Commun. 2018; 23 (4): 313–320.
53. Wermers R., Ostroski T., Hagler D. Health care provider use of motivational interviewing to address vaccine hesitancy in college students. J Am Assoc Nurse Pract. 2021; 33 (1): 86–93.
54. Clark S.J., Cowan A.E., Filipp S.L., et al. Parent HPV vaccine perspectives and the like lihood of HPV vaccination CA Cancer J Clin. Русское изд. 2022; 5 (3–4): of adolescent males. Hum Vaccin Immunother. 2016; 12 (1): 47–51.
55. Goff S.L., Mazor K.M., Gagne S.J., et al. Vaccine counseling: a content analysis of patient-physician discussions regarding human papilloma virus vaccine. Vaccine.
2011; 29 (43): 7343–7349.
56. Kornides M.L., Fontenot H.B., McRee A.L., et al. Associations between parents’ satisfaction with provider commu-nication IT and HPV vaccination behaviors. Vaccine. 2018; 36 (19): 2637–2642.
57. Rand C.M., Schaffer S.J., Humiston S.G., et al. Patient-provider communication and human papillomavirus vaccine acceptance. Clin Pediatr (Phila). 2011; 50 (2): 106–113.
58. Smith P.J., Stokley S., Bednarczyk R.A., et al. HPV vaccination coverage of teen girls: the influence of health care providers. Vaccine. 2016; 34 (13): 1604–1610.
59. Alexander A.B., Stupiansky N., Ott M.A., et al. 115. Parent-son decision-making about HPV vaccination [abstract]. J Adolesc Health. 2012; 50 (2 suppl) 1: S69.
60. Dailey P.M., Krieger J.L. Communication and US – Somali immigrant human papillomavirus (HPV) vaccine decision-making. J Cancer Educ. 2017; 32 (3): 516–521.
61. Pierre-Victor D., Stephens D.P., Clarke R., et al. Role of healthcare providers’ recommendation style in HPV vaccine decision-making among Haitian parents and female patients. Calif J. Health Promot. 2017; 15 (3): 68–80.
62. Dempsey A.F., Pyrzanowski J., Lockhart S., et al. Parents’ perceptions of provider communication regarding adolescent vaccines. Hum Vaccin Immunother. 2016; 12 (6): 1469–1475.



















