
Высокие технологии становятся доступнее
ВМП является частью специализированной медицинской помощи и включает в себя применение новых сложных и (или) уникальных методов лечения, а также ресурсоемких методов лечения с научно доказанной эффективностью. ВМП может оказываться в условиях дневного и круглосуточного стационара.
Перечень видов ВМП с 2015 года ежегодно утверждается Программой государственных гарантий бесплатного оказания гражданам медицинской помощи (далее — ПГГ). По каждому виду ВМП устанавливаются нормативы финансовых затрат на единицу объема медицинской помощи. Нормативы ежегодно индексируют в соответствии с макроэкономическими показателями.
Перечни ВМП
- ВМП I — виды ВМП, включенные в базовую программу ОМС. Финансовое обеспечение — за счет субвенций из бюджета ФФОМС бюджетам территориальных фондов ОМС, а также за счет бюджетных ассигнований из бюджета ФФОМС федеральным медицинским организациям. При наличии соответствующей лицензии оказание ВМП I доступно для медицинских организаций всех форм собственности.
- ВМП II — виды ВМП, не включенные в базовую программу ОМС. Финансовое обеспечение осуществляется путем предоставления из бюджета ФФОМС субсидий в федеральные государственные учреждения (в 2023 году — 117,55 млрд руб. в 142 учреждения), а также предоставления субсидий частным медицинским организациям (в 2023 году — 2,78 млрд руб. в 86 организаций). Кроме этого, за счет субсидий федерального бюджета (в 2023 году — 6,25 млрд руб.), а также бюджетов субъектов РФ обеспечивается оказание ВМП II медицинскими организациями, подведомственными органам исполнительной власти субъектов РФ.
- ВМП III — виды ВМП с использованием ряда уникальных методов лечения, применяемых при сердечно-сосудистой хирургии и трансплантации органов (утверждается ПГГ с 2022 года). Финансовое обеспечение — из бюджета ФФОМС на финансовое обеспечение предоставления медицинской помощи, оказываемой федеральными медицинскими организациями.
Перечнями ВМП I и ВМП II установлены виды ВМП по 20 профилям медицинской помощи, в том числе по онкологии. Перечни ежегодно расширяются. Так, в 2023 году в перечень I включены 67 видов ВМП, из них 7 по онкологии. Для сравнения: в 2022 году в этом перечне было 60 видов помощи. В перечне II сейчас 97 видов ВМП (из них 20 по онкологии), в 2022 году было 87.
Кроме того, увеличивается число медицинских организаций, оказывающих ВМП, растет количество случаев госпитализации по ВМП. То есть дорогостоящие методы лечения становятся доступнее для населения.
Дубли I и II
Но в то же время в системе накопилось немало проблем. Одни и те же методы дублируются в ВМП I, ВМП II и КСГ. Многие методы отсутствуют в утвержденных клинических рекомендациях. Виды и методы ВМП формируются без учета номенклатуры медицинских услуг.
Наиболее значимой стала проблема дублирования методов. Например, в онкологическом профиле перечня ВМП I почти полностью были продублированы хирургические методы, включенные в КСГ. При этом тарифы на госпитализацию существенно отличались. Это позволяло медицинским организациям выбирать между системой оплаты по ВМП I, ВМП II или КСГ, исходя из наиболее экономически привлекательных тарифов.
С целью оптимизации расходов системы в мае 2022 года были внесены изменения в порядок формирования перечня видов ВМП (приказ Минздрава России от 01.08.2017 № 484н). Обновленный документ позволил откорректировать названия видов и методов ВМП, а также исключить дублирование в обоих перечнях ВМП и КСГ. Связанные с этим изменения по профилю «онкология» были внесены в ПГГ в 2023 году в разделы по хирургическим методам лечения (полное исключение дублирования перечней ВМП и КСГ), а также лекарственной терапии онкогематологических заболеваний у взрослых.
Изменения в онкогематологии затронули несколько групп ВМП перечня I и II. Часть методов лечения перенесли из перечня II в I, из перечня I исключили методы, аналогичные тем, что содержатся в КСГ. Были откорректированы названия видов и методов ВМП, внесены новые виды, добавлены коды МКБ-10, разграничены группы и методы между детской и взрослой популяциями пациентов.
Хирургическое лечение
В 2023 году из перечня ВМП I были исключены 42 метода (группа № 20), а из перечня ВМП II — 15 методов (группы № 21 и № 22) в связи с отсутствием их в клинических рекомендациях.
Кроме этого, 73 метода исключены из перечня ВМП I и 35 из перечня ВМП II в связи с их дублированием в КСГ. 22 метода лечения исключены из ВМП II в связи с неконкретной формулировкой. 18 методов перенесены из ВМП II в ВМП I.
Лекарственная терапия
Из перечня ВМП II в перечень ВМП I перенесены два метода лечения таргетными препаратами, которые объединены в одну группу № 21 «Комплексная и высокодозная химиотерапия острых лейкозов, лимфопролиферативных и миелопролиферативных заболеваний у взрослых, миелодиспластического синдрома, AL-амилоидоза у взрослых» с нормативом финансовых затрат 449 414 руб.
В профиль «онкология» перечня ВМП II в 2023 году добавлены два новых вида ВМП: № 37 «Сопроводительная терапия и лечение осложнений у детей после трансплантации гемопоэтических стволовых клеток в раннем посттрансплантационном периоде» (средний норматив финансовых затрат — 2 473 383 руб.) и № 38 «Системная радионуклидная терапия радиофармацевтическими лекарственными препаратами, мечеными 177lu» при раке предстательной железы (средний норматив финансовых затрат — 483 345 руб.).
Кроме этого, из групп № 21 и № 22 (в 2023 году — № 19 и № 20 соответственно) исключены 70 методов (в том числе 12 перенесены в перечень ВМП I). Из группы № 23 (в 2023 году — № 21) исключены методы комбинированного лечения злокачественных новообразований, сочетающие обширные хирургические вмешательства и лекарственное противоопухолевое лечение, требующее интенсивной поддерживающей и корригирующей терапии. Всего из этой группы исключен 21 метод. Основные изменения перечней ВМП, связанные с включением новых видов и перераспределением методов, представлены в таблице 1.
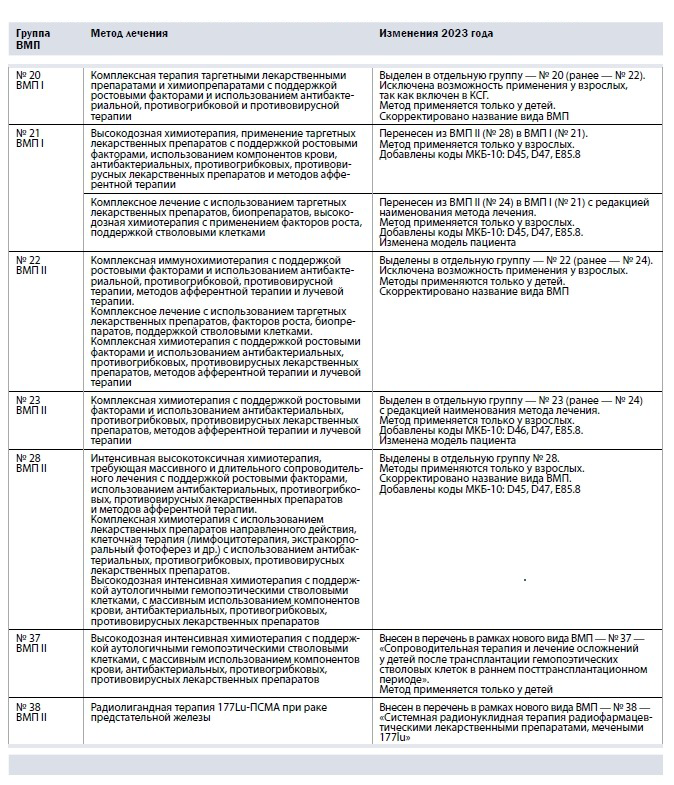
Табл. 1. Основные изменения в перечнях ВМП по лекарственной терапии онкогематологических заболеваний
Нерешенные вопросы
Реализованные в 2023 году изменения в перечнях ВМП по отдельным профилям, включая онкологический, можно считать началом поэтапной работы по исключению дублирования методов ВМП и КСГ.
Но по-прежнему остается нерешенным вопрос формирования видов и методов ВМП в соответствии с номенклатурой медицинских услуг, которая лежит в основе кодирования случаев госпитализации по КСГ, в том числе в хирургической онкологии. Привязка наименований методов ВМП к номенклатуре медицинских услуг — одно из направлений дальнейшего совершенствования перечня ВМП. Но для этого необходимо утвердить новую номенклатуру (в настоящее время номенклатура утверждена приказом Минздрава России от 13.10.2017 № 804н).
Параллельно будет продолжена работа по приведению в соответствие перечней ВМП и клинических рекомендаций.
Источник: ЭХО онкологии. Экспертно-аналитический вестник. 2023. №1 (подписано в печать 13.11.2023).




















